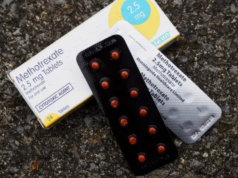
DEXAMETAZONA a devenit primul medicament dovedit a scădea rata de deces cauzată de Covid-19. Descoperirea beneficiilor acestui steroid disponibil pe scară largă, care reduce sistemul imunitar hiperactiv, a fost văzută ca o veste necesară.
Multe dintre studiile medicamentoase pentru combaterea coronavirusului, realizate până acum, au avut în vedere medicamente antivirale, care pot opri virusul să se reproducă. În timp ce unele dintre acestea par să reducă perioada în care o persoană infectată este bolnavă, riscul de mortalitate nu a fost redus de niciunul dintre acestea. Pentru a salva viața celor bolnavi, aflați în stare critică, avem nevoie de tratamente care să abordeze efectele Covidului-19, care apar după ce virusul s-a reprodus deja în interiorul organismului.
Virusul ucide pe două căi, una care perturbă sistemul imunitar, și una care distruge sistemul nostru de coagulare a sângelui. Covid-19 a fost văzută inițial ca o boală respiratorie, dar unii dintre cei care mor din cauza acesteia prezintă nu numai insuficiență pulmonară, ci și infarct, accidente vasculare cerebrale, leziuni renale și alte afecțiuni cauzate de cheaguri de sânge.
Vestea bună este că, în prezent, sunt testate diferite tratamente inovatoare pentru combaterea ambelor impacturi, unele fiind deja în utilizare. „Știm cum anume ucide acest virus”, spune Chris Meadows, medic de terapie intensivă în cadrul spitalelor Guy și St. Thomas din Londra. Tratamentul este acum îndreptat împotriva acestor mecanisme, în mare parte spre reducerea inflamației și a cheagurilor. ,,Cred că suntem destul de aproape de a rezolva totul”, continuă el.
Coronavirusul intră în corpul nostru prin intermediul celulelor care acoperă nasul sau gura, prin blocarea unei molecule de pe suprafața lor, numită receptor ACE2. În unele cazuri, virusul se răspândește în plămâni, unde celulele poartă și receptorul ACE2. Aici provoacă inflamații și scurgeri de lichid în pungile de aer ale plămânului, interferând cu respirația. Acest lucru poate duce la scăderea nivelului de oxigen al unei persoane, însemnând că are nevoie de tratament cu oxigen suplimentar sau de un ventilator. Chiar și cu sprijin intens, ratele de deces pentru pacienții cu Covid-19, care primeau ventilație, au fost relativ mari.
Încă de la începutul focarului, medicii au bănuit că o parte a problemei a fost modul în care sistemul imunitar reacționează la virus. În mod normal, celulele noastre imunitare combat virusurile sau bacteriile, dar, în unele cazuri, acționează în exces, pompând prea multe citokine – substanțe chimice care recrutează mai multe celule imune, într-un cerc vicios, cunoscut sub numele de furtună de citokine. „Există celule fluide și inflamatorii, care inundă locul în care ar fi trebuit să fie aerul”, spune Meadows. „Este ca și cum ai avea un foc înfiorător în plămâni”, continuă el. Fenomenul a fost întâlnit anterior, în ceea ce privește simptomatologia focarului SARS coronavirus din 2003 și în cazul gripei aviare.
Sunt cercetate medicamente cu potențial de a bloca furtuna citokinei, dar dexametazona este primul succes demonstrat. Steroizii au fost folosiți mulți ani de zile, pentru a calma sistemul imunitar în alte tipuri de inflamații pulmonare, dar situația nu a fost așa de sigură în cazul Covid-19.
Primul studiu aleator cu dexametazona a descoperit că utilizarea acestuia scade rata de deces, la pacienții cu virusul covid-19 ventilat, de la 40 la 28%. „Beneficiul de supraviețuire este clar și mare, așa că dexametazona ar trebui să devină acum standard în timpul îngrijirii”, a declarat, într-un comunicat, unul dintre cercetători, Peter Horby, din cadrul Universității Oxford.
Constatarea este o veste bună, dar nu este suficientă de la sine. Alte grupuri caută modalități de abordare a modului în care Covid-19 duce la coagularea nedorită a sângelui, existând speranța că medicamentele actuale pentru subțierea sângelui ar putea ajuta.
Coagularea sângelui este un factor extrem de important, acesta trebuind să curgă liber prin vasele noastre de sânge. Totuși, cea mai mică vătămare poate declanșa o cascadă de reacții chimice care transformă acest fluid într-un dop. Furtunile de citokine erau deja cunoscute pentru a predispune oamenii la cheaguri de sânge, dar în cazul Covid-19, acest lucru a fost dus la un nou nivel. Medicii au văzut, pe scanările realizate, cheaguri de sânge în plămânii pacienților și au putut vedea chiar formarea acestora, în timp ce încercau să pună tuburi în vasele sangvine ale acestora. „Oamenii spuneau că se întâmplă ceva ciudat”, spune Danny Jonigk din cadrul Școlii Medicale Hannover, din Germania.
Pe lângă aceste cheaguri vizibile, autopsiile au dezvăluit mici vase de sânge afectate de cheaguri mai mici, aflate în plămânii pacienților. Acestea au fost de 10 ori mai frecvente pentru un grup de șapte persoane care au murit din cauza virusului Covid-19, față de alte șapte persoane care au murit din cauza gripei aviare, potrivit unui studiu publicat în luna mai 2020. „Aceasta este o boală care vizează vasele de sânge”, spune Jonigk, care a lucrat în realizarea acestui studiu.
Perspectiva esențială este realizarea faptului că ,,virusul poate intra în celulele pereților vaselor de sânge, care poartă și receptorul ACE2”, a argumentat Peter Carmeliet la KU Leuven, în Belgia, într-un articol de revizuire, publicat tot în mai 2020. O parte a problemei este aceea că receptorii ACE2 de la celulele vaselor de sânge reglează în mod normal hormonii care afectează coagularea, iar acest lucru este prevenit de virusul care se leagă de ei. De asemenea, virusul ucide celulele vaselor de sânge. „Acesta este un stimul foarte puternic la formarea cheagurilor de sânge”, spune Carmeliet.
Getty Images/iStockphoto
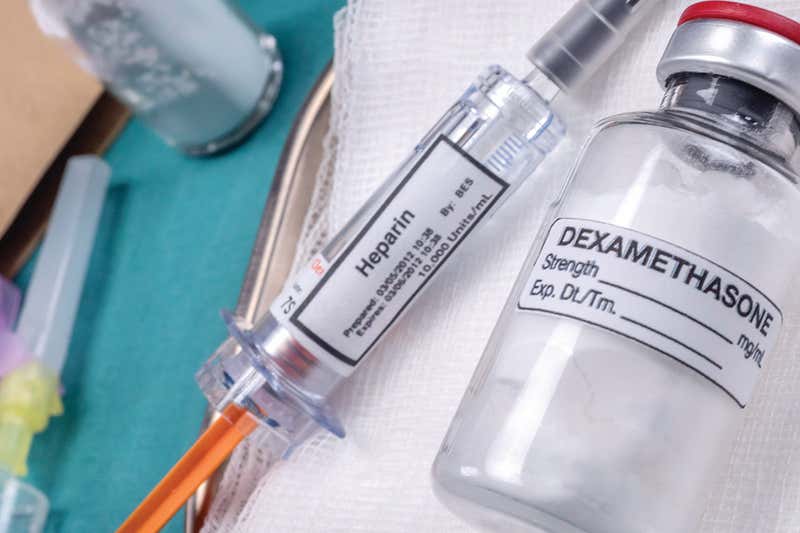
Majoritatea oamenilor aflați în terapie intensivă li se administrează deja doze mici de medicament sub formă de heparină subțire a sângelui, deoarece ridică riscul formării cheagurilor. În prezent, multe spitale cresc cantitatea de heparină administrată pacienților infectați cu virusul Covid-19, monitorizând situația actuală a sângelui lor, astfel încât doza să poată fi corectată.
În momentul de față, aceasta este ,,o practică standard” în cadrul Spitalelor Universitare Leuven din Belgia, spune medicul de terapie intensivă Geert Meyfroidt. El consideră că respectarea acestui tratament se află în spatele ratei relativ reduse a deceselor, pentru pacienții infectați cu virusul Covid-19 din spital, fiind sub 25%.
La nivel mondial, sunt cercetate alte strategii, atât împotriva coagulării sângelui, cât și a furtunilor de citokine, în speranța că rata mortalității poate fi redusă în continuare. Dincolo de acestea, abordările alternative includ utilizarea de anticorpi de la pacienții recuperați în urma Covid-19 și medicamente antivirale precum Remdesivir, care s-a dovedit că scurtează timpul petrecut în spital, necesitând oxigen suplimentar.
O problemă în unele țări europene, cum ar fi în Belgia, este faptul că ,,au atât de puține cazuri noi de coronavirus, încât este dificil să efectueze studii pentru potențialele tratamente”, spune Meyfroidt. „Dar când va veni valul doi de infectare, trebuie să fim pregătiți”, continuă el.